Привычное невынашивание беременности: причины, риски, профилактика и что делать. Невынашивание беременности (этиология, патогенез, диагностика, клиника, лечение)
Содержание
- 1 Привычное невынашивание беременности: причины, риски, профилактика и что делать. Невынашивание беременности (этиология, патогенез, диагностика, клиника, лечение)
- 1.1 2. Невынашивание беременности. Этиология, патогенез, клиника, диагностика, лечение, профилактика.
- 1.2 1.1. Генетические причины невынашивания беременности
- 1.3 Невынашивание беременности
- 1.4 Причины невынашивания беременности
- 1.5 Невынашивание беременности – факторы риска
- 1.6 Виды невынашивания беременности
- 1.7 Обследование и диагностика невынашивания беременности
- 1.8 Принципы лечения
- 1.9 Профилактика невынашивания беременности
- 1.10 Цены на диагностику и лечение невынашивания беременности
- 1.11 Привычное невынашивание беременности ( Привычный выкидыш )
- 1.12 МКБ-10
- 1.13 Общие сведения
- 1.14 Причины
- 1.15 Патогенез
- 1.16 Классификация
- 1.17 Симптомы привычного выкидыша
- 1.18 Осложнения
- 1.19 Диагностика
- 1.20 Лечение привычного выкидыша
- 1.21 Прогноз и профилактика
2. Невынашивание беременности. Этиология, патогенез, клиника, диагностика, лечение, профилактика.
Невынашиванием беременности считают её прерывание на сроках от момента зачатия до 37 полных недель
беременности (до 259 сут от последней менструации). Этот большой временной промежуток подразделяют на ранние
выкидыши (до 12 нед беременности), поздние выкидыши (12–22 нед), прерывание беременности на 22–27-й нед, с
28 нед — преждевременные роды.
Выделяют ранние выкидыши (до 12 нед беременности), поздние выкидыши (12–22 нед), прерывание беременности на
сроках 22–27 нед и преждевременные роды (с 28 нед).
Согласно классификации, принятой ВОЗ, невынашивание беременности подразделяют на следующие категории.
· Самопроизвольный выкидыш — потеря беременности на сроке до 22 нед.
· Преждевременные роды — прерывание беременности на сроке с 22 до 37 полных недель беременности с массой
плода более 500 г;
G 22–27 нед — очень ранние преждевременные роды;
G 28–33 нед — ранние преждевременные роды;
G 34–37 нед — преждевременные роды).
Этиология невынашивания чрезвычайно разнообразна и зависит от многих факторов.
В настоящее время нет исчерпывающей классификации причин невынашивания беременности . По видимому, это обусловлено тем, что трудно свести в единую систему все многообразие причин, ведущих к прерыванию беременности . Самопроизвольный выкидыш часто является следствием не одной, а нескольких причин, действующих одновременно.
В настоящее время различают следующие причины невынашивания беременности :
3) иммунологические (аутоиммунные, аллоиммунные);
6) патология матки (пороки развития, генитальный инфантилизм, гипоплазия матки, истмико — цервикальная недостаточность, внутриматочные синехии.
1.1. Генетические причины невынашивания беременности
Хромосомный дисбаланс, вызванный нехваткой или удвоением хромосом, как правило, приводит к самопроизвольному выкидышу. В случае донашивания беременности хромосомные нарушения приводят к рождению детей с фенотипическим дефектом: наиболее часто в виде врожденных аномалий и/или олигофрении.
Среди причин гибели эмбриона или плода многие исследователи рассматривают инфекцию, как ведущий фактор. Широкое применение гормональных контрацептивов, искусственные аборты, ухудшение экологической обстановки, использование различных антибактериальных препаратов, большая аллергизация населения и ряд других факторов приводят к нарушению взаимоотношений между макро- и микроорганизмом, большой их изменчивости, что является причиной роста заболеваний передаваемых половым путем. Маточные факторы невынашивания беременности включают в себя: ИЦН, нарушение механизма трансформации эндометрия функционального и органического генеза, патологию рецепторного аппарата, пороки развития, опухоли матки, внутриматочные синехии, генитальный инфантилизм.
Диагностические тесты по оценке течения беременности
1. Определение базальной температуры в первые 12 недель беременности. При благоприятном течении беременности базальная температура повышена до 37, 2 – 37, 4 С. Температура ниже 37 С или с перепадами указывает на неблагоприятное течение беременности.
2. Цитологическое исследование влагалищного отделяемого
До 12 недель беременности КПИ не превышает 10%, в 13 – 16 недель – 3 – 9 %. До 39 недель уровень КПИ остается в пределах 5%.
3. Динамическое определение уровня ХГ. Он определяется в моче либо в крови на 3-ей неделе беременности. Содержание его повышается в моче 2500 – 5000 ЕД в 5 недель до 80 000 ЕД в 7 – 9 недель, в 12 – 13 недель снижается до 10 000 – 20 000 ЕД и на этом уровне остается до 34 – 35 недель, затем повышается незначительно. Для оценки течения беременности важна не только величина ХГ, но и отношение величины пика ХГ в 5 – 6 недель, как и позднее появление в 10 – 12 недель и еще в большей степени отсутствие пика ХГ свидетельствует о нарушении функции трофобласта, а значит и желтого тела беременности, функцию которого поддерживает и стимулирует хорионический гонадотропин. Раннее появление ХГ и его высокий уровень могут быть при многоплодной беременности.
4. Определение плацентарного лактогена в плазме крови. ПЛ определяется с 5 недель беременности и уровень его постоянно увеличивается до конца беременности. При динамическом контроле за уровнем ПЛ, отсутствие прироста или снижение продукции его является неблагоприятным признаком.
5. Определение уровней эстрадиола и эстриола. Снижение уровня эстрадиола в 1 триместре, эстриолоа во 2 – 3 триместрах свидетельствует о развитии плацентарной недостаточности.
6. Определение содержания 17КС в суточной моче. В каждой лаборатории имеются свои нормативы уровня 17КС, с которыми следует сравнивать полученные результаты. При неосложненной беременности существенных колебаний в экскреции 17КС в зависимости от срока беременности нет. В норме наблюдаются колебания от 20,0 до 42,0 нмоль/л (6 – 12 мг/сутки). Одновременно с исследованием 17 КС целесообразно определять содержание дегидроэпиандростерона. В норме уровень ДЭА составляет 10% экскреции 17КС. Повышение содержания 17КС ДЭА в моче или 17ОП ДЭА-S в крови свидетельствует о гиперандрогении и необходимости лечения глюкокортикоидами.
7. Пренатальная диагностика . В первом триместре в 9 недель можно провести биопсию хориона для определения кариотипа плода для исключения хромосомной патологии. Во втором триместре для исключения болезни Дауна (если не проводилось исследование в первом триместре) рекомендуется проводить исследование уровней α- фетопротеина в крови матери.
8. Ультразвуковое исследование. Позволяет оценить состояние эмбриона, плода, плаценты.
9. Оценка допплерометрическим методом маточно-плацентарного и плодово-плацентарного кровотока и его соответствия сроку гестации. Исследование проводится с 20 – 24 недель Беременности с интервалом 2- 4 недели в зависимости от состояния плода.
10. Кардиотокография – мониторное наблюдение за состоянием плода, которое проводится начиная с 34 недель беременности с интервалом 1 – 2 недели.
11. Анализ сократительной деятельности матки может быть осуществлен на кардиомоноторе. Так как запись КТГ может одновременно проводиться с записью сократительной деятельностью матки, а может осуществляться методом гистерографии и тонусметрии.
12. Другие методы исследования необходимые для оценки течения беременности : оценка гемостазиограммы, вирусологическое, бактериологическое исследование, оценка иммунного статуса.
Профилактика заключается в тщательном обследовании женщин с целью выявления причин невынашивания и проведения реабилитационной терапии для подготовки к последующей беременности. Обследование в женской консультации включает консультацию терапевта для выявления экстрагенитальных заболеваний, при которых беременность противопоказана; метросальпингографию и/или гистероскопию для исключения пороков развития матки, внутриматочных синехий, истмико-цервикальной Недостаточности; проведение тестов функциональной диагностики для оценки гормонального баланса; бактериологическое исследование содержимого канала шейки матки, обследование на токсоплазмоз, цитомегаловирус и др., определение группы крови и резус-фактора. Обязательным компонентом обследования женщины с невынашиванием беременности в анамнезе является оценка состояния здоровья мужа, в том числе исследование его спермы. Если на первом этапе обследования не выявлены причины невынашивания, женщину направляют в специализированные кабинеты женской консультации или поликлиники, где проводят гормональное, медико-генетическое исследование. Если причины невынашивания все же остаются неясными, необходимо обследование в специализированных учреждениях или в стационарах, где осуществляют более глубокое исследование эндокринной системы, системы иммунитета и другие специальные исследования.
Невынашивание беременности

Сегодня практически каждая третья женщина сталкивается с невынашиванием беременности. Это большая травма и для планировавшей рождение ребенка будущей мамы, и для той, которая забеременела случайно, но уже успела порадоваться. После того, как все случилось, каждой женщине хочется как можно лучше подготовиться к следующей беременности.
Невынашивание беременности – это самопроизвольное прерывание в сроки с момента ее наступления до 36 недель и 6 дней. Два или более выкидыша подряд считаются «привычным невынашиванием».
Специалисты экспертного женского центра Института репродуктивной медицины REMEDI в Москве окажут профессиональную помощь на всех этапах лечения патологии и подготовки к рождению долгожданного малыша.
Лечение невынашивания беременности проводится , основываясь на принципах доказательной медицины
Прием ведут лучшие в России акушеры-гинекологи и репродуктологи — эксперты международного уровня в области диагностики и лечения причин невынашивания беременности
Пациентам проводится вся необходимая, точная диагностика
Используются передовые репродуктивные технологии и новейшее оборудование
После проведения лечения за развитием беременности будет наблюдать опытный и внимательный врач
Пациентам обеспечивается психологическая поддержка и максимальный комфорт
Причины невынашивания беременности
Чаще всего в основе проблемы лежат несколько негативных факторов. Возраст будущих родителей влияет на качество яйцеклеток и сперматозоидов. Чем старше супруги, тем вероятность повторения невынашивания беременности в связи с генетическим фактором выше . Так же повышаются данные риски у женщин с преждевременным истощением яичников
Невынашивание беременности – факторы риска
Чтобы определить причины, пациенткам проводится полный спектр амбулаторных услуг:
- диагностика экспертного класса,
- индивидуально разработанные комплексные программы лечения и ведения беременности,
- участие в создании программ ведущих специалистов — акушеров-гинекологов, репродуктологов, гемостазиологов, иммунологов и генетиков.
Виды невынашивания беременности
Обследование и диагностика невынашивания беременности
Комплексное обследование пациентки с привычным невынашиванием беременности и ее партнера в Институте репродуктивной медицины REMEDI направлено на выявление основных факторов патологии (см. таблицуфакторы риска). План обследования специалист по невынашиванию беременности определяет при сборе анамнеза во время консультации.
Комплексное обследование пары и подготовка к беременности по результатам обследования включают:
- Г енетическое обследование пары — кариотипы супругов, обследование женщины на факторы наследственной и приобретенной тромбофилии, оценка иммунного статуса
- Консультация генетика – для оценки наследственных причин привычного невынашивания
- Оценка гормонального фона, резерва яичников – проводится для выявления низкого уровня прогестерона и других гормональных нарушений.
- Обследование на факторы нарушения имплантации и плацентации – позволяет установить такие причины невынашивания, как:
- Антифосфолипидный синдром (циркуляция в крови женщины аутоантител – антител к клеткам тканей собственного организма)
- Генетическая тромбофилия (носительство «мутировавших» генов системы свертывания крови, противосвертывающей системы крови, системы, регулирующей тонус сосудов)
- Факторы иммунной агрессии (избыточная настороженность иммунной системы против любой чужеродной субстанции)
- Цитогенетическое исследование абортуса – для выявления возможных хромосомных нарушений несостоявшейся беременности. Материал собирается при выскабливании.
- Спермограмма партнера – проводится с оценкой по Крюгеру и с фрагментацией ДНК сперматозоидов (метод Tunel). Выявляет нарушения целостности генома и эпигенома сперматозоида, имеющей определяющее значение для рождения здорового малыша.
- Обследование пары на инфекции ( ИППП, TORCH -инфекции) – помогает исключить или подтвердить одну из причин невынашивания.
- Оценка состояния эндометрия – определяет возможность внедрения плодного яйца в эндометрий и его полноценного кровоснабжения. Включает УЗ-мониторинг по циклу и пайпель-биопсию эндометрия.
- Инструментальное обследование — УЗИ органов малого таза с экспертной оценкой состояния полости матки оценка состояния других органов и систем (щитовидной железы, молочных желез, надпочечников и др.).
- Выбор тактики подготовки к беременности – тактика во многом зависит от возраста пациентки и может быть выжидательной (планирование беременности в естественном цикле) или активной (ЭКО в стимулированном цикле с ИКСИ с проведением преимплантационного генетического тестирования).
- Прегравидарная подготовка к беременности – коррекция нарушений, выявленных в ходе комплексного обследования: витаминно-минеральная терапия (фолиевая кислота, витамин Д), терапия антиагрегантами или антикоагулянтами, гормонотерапия, лечение иммуномодуляторами.
Принципы лечения
Если мы знаем причину или причины неудачи беременности, вовремя и правильно их скорректируем, то это значительно повысит шанс на успешное вынашивание и рождение здорового малыша.
Врачи экспертного центра женского здоровья Института репродуктивной медицины REMEDI используют индивидуальный подход в диагностике и лечении невынашивания беременности в Москве.
- В первую очередь проводится Консультация по невынашиванию беременности. В процессе сбора анамнеза доктор оценивает факторы риска и дает рекомендации по обследованию и подготовке к наступлению беременности. Назначается комплексная диагностика, которая включает лабораторные, цитологические, инструментальные и другие необходимые методы.
- Следующий этап – лечение перед отменой контрацепции:
- Улучшение показателей спермы партнера;
- Противовоспалительное лечение, в том числе антибиотикотерапия;
- Нормализация роста эндометрия (гормонотерапия, физиотерапия);
- Коррекция генетических и приобретенных факторов тромбофилии, иммуноглобулинотерапия.
При лечении врачи нашей клиники используют только принципы доказательной медицины. При разработке программы лечения учитываются особенности организма каждого пациента. План лечения составляется индивидуально в зависимости от результатов обследования пары.
Профилактика невынашивания беременности
Ведение пациентов с невынашиванием беременности – это целый комплекс мер по снижению возможных рисков. В случае возникновения угрозы прерывания или произошедшего выкидыша необходимо обратиться к специалисту.
Важную роль в профилактике невынашивания беременности играют:
- полное обследование пары перед планируемой беременностью;
- оценка группы риска;
- исключение рисков ИЦН;
- рациональная психологическая поддержка;
- общая подготовка к беременности (прегравидарная);
- ведение беременности врачами акушерами-гинекологами, специализирующихся на иммунологических аспектах репродукции, имеющих сертификат по гемостазиологии в акушерстве и гинекологии.
На всех этапах подготовки к беременности, наши врачи готовы оказывать психологическую поддержку и всегда на связи с пациентом.
Цены на диагностику и лечение невынашивания беременности
Стоимость диагностики и лечения зависит от комплекса методов, который назначается врачом каждой паре индивидуально.
Привычное невынашивание беременности ( Привычный выкидыш )

Привычное невынашивание беременности – это полиэтиологическая репродуктивная патология, характеризующаяся неоднократными последовательными эпизодами самопроизвольного прерывания гестации до 38-й (полных 37) недель. К основным признакам прерывания беременности относятся тазовые боли и кровянистые выделения из половых путей. Диагностика включает сбор анамнеза, физикальный осмотр, ультрасонографию, коагулограмму, бактериологический и ПЦР-анализ на инфекции, кариотипирование супругов, типирование HLA II. Лечение обычно консервативное, хирургическое вмешательство может потребоваться при анатомических нарушениях.
МКБ-10
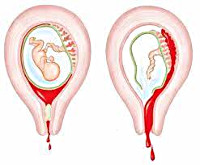
Общие сведения
По определению Всемирной организации здравоохранения, привычное невынашивание беременности – это последовательное трёхкратное самопроизвольное прерывание гестации (включая прекращение развития). Однако, по мнению многих клиницистов, критериями привычного невынашивания следует считать наличие уже двух эпизодов потери беременности. Распространенность патологии составляет 2-5%, значительная часть привычных потерь регистрируется до срока жизнеспособности плода (22 недель). Вероятность последующего самопроизвольного прерывания существенно увеличивается с ростом количества предыдущих эпизодов: если после первой потери риск следующей составляет 15%, то после двух неудач подряд эта цифра возрастает более чем вдвое – до 36-38%.

Причины
Привычное невынашивание беременности чаще всего связано с длительно существующим неблагоприятным эндогенным воздействием. Этиологические факторы этой акушерской патологии во многом аналогичны таковым при бесплодии или спорадическом прерывании гестации и отличаются лишь меньшей выраженностью по сравнению с бесплодием и постоянным характером в отличие от преходящего воздействия при спонтанных потерях. К основным причинам привычного невынашивания относятся:
- Аутоиммунные заболевания. Удельный вес иммунологических факторов в этиологии потери беременности составляет до 80%. К наиболее значимым аутоиммунным расстройствам можно отнести антифосфолипидный синдром (АФС), сенсибилизацию к хорионическому гонадотропину, тиреоидным гормонам и ядерным антигенам. В группу риска входят матери, страдающие аутоиммунными заболеваниями, вирусными инфекциями (гепатитом C, ВИЧ).
- Аллоиммунные нарушения. Среди аллоиммунных причин невынашивания – высокая гистосовместимость супругов, преобладание в крови матери и эндометрии провоспалительных цитокинов, дефицит прогестерон-индуцированного блокирующего фактора. К группе риска относятся женщины, состоящие в браке с кровным родственником, имеющие эндокринные патологии с дефицитом прогестерона.
- Врождённые тромбофилии. У трети беременных привычное невынашивание провоцируют мутации фактора V Лейден и гена протромбина, дефицит антитромбина III, протеинов C и S, гипергомоцистеинемия. Факторы риска: ранние (до сорока лет) тромбоэмболии, рецидивирующие тромбозы у женщины и её близких родственников, тромботические осложнения, связанные с гестацией, родами и применением гормональных контрацептивов.
- Эндокринные расстройства. У 8-20% пациенток причиной потерь является недостаточность лютеиновой фазы, повышенная секреция лютеинизирующего гормона, гиперандрогения, гипотиреоз и декомпенсированный сахарный диабет. Группу риска составляют женщины с ожирением, признаками вирилизации, поздним менархе, резкими колебаниями массы тела, олиго- и аменореей, нарушением менструального цикла.
- Инфекции эндометрия. У 87% больных с невынашиванием отмечается персистенция в эндометрии нескольких видов облигатно-анаэробной флоры и вирусных агентов (простого герпеса, цитомегаловируса, Коксаки, энтеровирусов). Вероятность эндометрита повышена у пациенток с хронической инфекцией нижних отделов полового тракта, бактериальным вагинозом, искусственными абортами и перенесёнными хирургическими операциями на матке.
- Анатомические дефекты матки. Врождённые (удвоение матки, седловидная, однорогая матка, внутриматочная перегородка) и приобретённые (субмукозные миоматозные узлы, внутриматочные спайки) анатомические нарушения являются причиной прерывания беременности у 10-16% женщин. Факторы риска приобретённых патологий: эндометрит, искусственные аборты, оперативные вмешательства на матке.
- Патология шейки матки.Истмико-цервикальная недостаточность (ИЦМ) может иметь анатомическую или функциональную природу и причастна к повторяющимся прерываниям гестации в 13-20% случаев. Часто развивается при гиперандрогении любого генеза, цервицитах, после тяжёлых родов (сопровождавшихся разрывами, применением акушерских щипцов), конизации шейки матки, индукции гиперовуляции.
- Генетические аномалии плода. Обычно это хромосомные аберрации, которые приводят к привычному невынашиванию в 3-6% случаев. Среди них моносомия X0 (синдром Шерешевского-Тёрнера), различные трисомии, полиплоидии. Факторы риска: близкородственный брак, наследственные заболевания в семьях больной и её супруга, наличие у семейной пары детей с врождёнными пороками, задержкой умственного развития.
Патогенез
Привычные потери, ассоциированные с хромосомным фактором, обусловлены аномальной закладкой эмбриона и его изначальной нежизнеспособностью. Прочие факторы создают неблагоприятный фон для имплантации, формирования и нормального функционирования плаценты, дальнейшего развития эмбриона. В результате аллоиммунных нарушений иммунная система матери атакует «чужеродные» антигены эмбриона, полученные от отца, организм матери отторгает плодное яйцо. Аутоиммунные реакции приводят к повреждению тканей матери, что оказывает опосредованное неблагоприятное воздействие на эмбрион.
Дефицит или дисбаланс половых гормонов провоцирует неполноценную гравидарную трансформацию эндометрия, недостаток прогестерона ведет к нарушению иммунной перестройки. Латентные инфекции потенцируют повышение активности локального иммунитета. В результате тромбофилий (включая АФС) нарушается баланс между процессами образования фибрина и фибринолиза при имплантации, происходит тромбирование сосудистого ложа и нарушение маточно-плацентарного кровотока. Все эти изменения становятся причинами неполноценной инвазии трофобласта, нарушения плацентогенеза и фетоплацентарной недостаточности.
Классификация
Исходом невынашивания обычно является изгнание плода (жизнеспособного или нет), реже погибший плод остаётся в матке. Неразвивающуюся беременность в таких случаях квалифицируют как несостоявшийся выкидыш или несостоявшиеся роды. В современном акушерстве принято следующее разделение потери беременности по срокам развития эпизода (по классификации ВОЗ):
- Самопроизвольный аборт (выкидыш). Прерывание процесса гестации до 21 полных недель. В России выделяют ранний (до 12 полных недель) выкидыш и поздний – с тринадцатой недели.
- Преждевременные роды. Прерывание с 22-й до полной 37-й недели (с массой плода от 500 грамм), включая очень ранние (на 22-27 неделе) и ранние (на 28-33 неделе) преждевременные роды. В России потеря беременности до полной 27-й недели не относится к преждевременным родам, а отсчёт перинатальной смертности ведётся с 28-й недели.
Симптомы привычного выкидыша
Признаки самопроизвольного прерывания процесса гестации при привычном невынашивании не отличаются от таковых при спорадических потерях беременности. Угрожающий аборт или преждевременные роды проявляются незначительными тазовыми болями, по мере прогрессирования их интенсивность усиливается, присоединяется кровотечение из влагалища. При неразвивающейся беременности останавливается прирост массы тела, исчезают признаки токсикоза, размягчаются молочные железы, отсутствует двигательная активность плода.
Существенных различий в клинической картине при невынашивании, вызванном тем или иным причинным фактором, нет, однако некоторые особенности можно отметить. Так, при овариальной недостаточности потеря беременности обычно наступает в первом триместре (на шестой-восьмой неделе), прерыванию предшествует учащённое мочеиспускание, отделение слизи из вагины. При надпочечниковой гиперандрогении потеря происходит во втором-третьем триместре, проявляется кровянистыми выделениями различной интенсивности без иных признаков прерывания.
При ИЦН обычно со второго триместра могут отмечаться скудные слизистые выделения с кровянистыми прожилками, ощущение давления, распирания, колющие боли в области влагалища. Для невынашивания, связанного с АФС и гипергомоцистеинемией, характерно раннее (с двадцатой недели) начало гестозов, сопровождающихся стойкими отёками, жаждой, головными болями, тошнотой, рвотой и ухудшением общего самочувствия.
Осложнения
Преждевременные роды несут угрозу жизни и здоровью будущего ребёнка. Большинство ранних неонатальных (70%) и детских (65-75%) смертей приходится на недоношенных детей. Мертворождение при преждевременных родах в 9-13 раз выше, чем при срочных. У выживших детей в десять раз чаще, чем у доношенных, регистрируются осложнения: слепота, глухота, детский церебральный паралич, нарушения со стороны психики и хронические лёгочные патологии. Для матери особую опасность представляет неполный аборт, неразвивающаяся беременность, осложнениями которых являются кровотечение, инфекция матки и плодных оболочек, ДВС-синдром.
Диагностика
Учитывая мультифакторную природу привычного невынашивания и недостаточную изученность этиопатогенеза, установить первопричину данной акушерской патологии удаётся лишь у 50-60% больных. Исследование проводится под руководством акушера-гинеколога. Если с жалобами на боль, кровянистые выделения обратилась беременная, сначала уточняется диагноз прерывания беременности, после чего выясняются причины осложнения. Диагностический поиск осуществляется с применением следующих методов:
- Физикального осмотра. В ходе гинекологического исследования по состоянию цервикальной слизи и шейки, тонусу матки можно диагностировать угрожающие, начинающиеся преждевременные роды или выкидыш. Анализ анамнестических данных и результатов общего осмотра позволяет предположить причину патологического состояния.
- Ультрасонографии. УЗИ матки дает возможность диагностировать замершую беременность, обнаружить врождённые и приобретённые дефекты. Вне гестации УЗИ яичника (фолликулометрия) проводится для выявления нарушений овариальной функции.
- Лабораторных анализов крови. Для обнаружения эндокринной патологии производят исследования общего гормонального статуса, уровня половых и плацентарных гормонов. Для диагностики АФС и наследственных тромбофилий выполняют коагулограмму, иммуноферментный, ПЦР-анализ. Методом секвенирования ДНК супругов, типирования генов HLA II класса определяют генетические аномалии у родителей, оценивают их гистосовместимость.
- Исследования на инфекции. При беременности исследуется вагинальный мазок, вне гестации – биоптат эндометрия. Культуральный анализ позволяет выявить неспецифическую бактериальную инфекцию, уточнить чувствительность возбудителя к антибиотикам. ПЦР-исследование используется для диагностики вирусных и специфических бактериальных инфекций.
Дополнительно может назначаться МРТ органов малого таза, гистероскопия. Диагностика осуществляется с привлечением эндокринолога, иммунолога и медицинского генетика. Начинающаяся потеря беременности дифференцируется с опухолями матки, внематочной беременностью, трофобластической болезнью и предлежанием плаценты.
Лечение привычного выкидыша
Лечение проводится как в процессе гестации, так и вне его. Лечебные мероприятия во время беременности направлены на предотвращение преждевременного изгнания плода, поддержание её дальнейшего развития. Вне периода гестации осуществляется коррекция патологических изменений, приводящих к невынашиванию, методами, которые невозможно применить при беременности.
Симптоматическое лечение угрожающего и начавшегося выкидыша включает постельный режим, седативные, спазмолитические и гемостатические препараты, в случае преждевременных родов дополнительно применяются токолитические средства. При ИЦН проводится ушивание наружного зева шейки матки или устанавливается кольцо-пессарий. В случае замершей беременности и неполного аборта выполняется кюретаж, на поздних сроках изгнание плода производится путём возбуждения сократительной деятельности матки. Методы этиотропного лечения зависят от причины патологии:
- Гормональная терапия. При недостаточности яичников, приводящей к дефициту соответствующих гормонов, назначают препараты эстрогенов, прогестерона, хорионического гонадотропина, при нарушении функции надпочечников, АФС, других аутоиммунных процессах – глюкокортикоиды, при гипотиреозе – препараты тироксина.
- Антитромботическое лечение. Производится при установленных генетически детерминированных тромбофилиях, АФС. Применяются низкомолекулярные гепарины, антиагреганты, при гипергомоцистеинемии – витамины B6, B12, фолаты. Вне беременности показано длительное использование непрямых антикоагулянтов.
- Антибактериальная терапия. При беременности назначается для борьбы с внутриутробной инфекцией при выявлении очагов в мочеполовом тракте, тонзиллите, хориоамнионите, однако на этом этапе не способствует адекватному формированию гравидарного эндометрия и нормальной имплантации. Лечение эндометрита с целью предотвращения беременности должно проводиться до гестации.
- Хирургическое лечение. Оперативное вмешательство рекомендовано при анатомических дефектах, осуществляется вне беременности. Выполняется метропластика, удаление добавочного рога матки, консервативная миомэктомия, вагинопластика.
Прогноз и профилактика
Прогноз зависит от причины, вызвавшей патологию. Так, привычное невынашивание беременности, ассоциированное с тромбофилиями, эндокринными расстройствами и анатомическими дефектами в ряде случаев успешно поддаётся лечению, а методы коррекции состояний, связанных с аллоиммунными факторами, пока находятся в стадии изучения. В среднем, при условии своевременного выявления причин, адекватного лечения как вне, так и в течение беременности, добиться рождения жизнеспособных детей удаётся в 70-95% случаев.
В большинстве случаев методы лечения, допустимые при беременности, малоэффективны, поэтому большое значение должно уделяться профилактике. Превентивные мероприятия предусматривают тщательное обследование женщин, входящих в группы риска или уже имеющих эпизоды невынашивания в анамнезе, а также их супругов, коррекцию нарушений на этапе прегравидарной подготовки, рациональное ведение беременности.
Источники:
http://studfile.net/preview/533974/page:28/
http://remediclinic.ru/uslugi/nevynashivanie-beremennosti/
http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/habitual-abortion



